华彤(化名)在床尾的垫子下,总压着一叠肺部CT片,是这些年辗转各家医院看病攒下的。每换一家医院都要重新拍一张,她留着所有片子,“万一用得上呢”。
因患有慢性支气管扩张难以根治,每到春秋换季,华彤的咳嗽就会加重,跑医院是常事。最严重的一次,因为总也治不好,华彤在一个月内换了三家医院,每家都要求重新拍CT。
请一位相熟的医生朋友帮忙看看CT片子,才第一次被问“怎么做这么多CT?有辐射的检查不能太频繁。”
和华彤有相似经历的患者不在少数。2018年《中国公共卫生》杂志刊发文章《影像学重复医疗检查现状及对策分析》中指出,影像学重复医疗检查发生率为41.82%。
如果医院之间互认检验结果,华彤们就不需要重复拍片。2022年3月1日,国家卫健委、国家医保局等发文《医疗机构检查检验结果互认管理办法》(下称《管理办法》)正式施行。
这意味着,全国的患者在医院之间奔波时,可以减少不必要的、重复检查。文件中提到的互认,包括超声、X线、核磁共振成像、电生理、核医学,以及对人体进行生物学、微生物学、免疫学、化学、血液免疫学、血液学、生物物理学、细胞学等的检验信息。
“要做到检查检验结果互认,最好先解决医院信息互联、互通,这一点在技术层面已经没有障碍。但医院之间的信息壁垒一直较强,这次要从全国层面推进检查检验结果互认,政府是下了很大决心的。”一位接近国家卫健委的人士对《财经∙大健康》记者说。
新冠疫情冲击下,核酸检测结果已做到全国检验互认,成为一个最成功的样本。这次提出全面检验检测结果互认,将成为打破医院信息壁垒的一个突破口。
项目热和心态冷
“在新冠疫情之前,各省的核酸检测结果之间是不会互认的。”远毅资本合伙人杨瑞荣分析,新冠疫情首先创造了需求,国家统一了标准,国务院从行政层面推进,搭建区域化信息共享平台,很快就成了。
2021年国家卫健委发布《关于加快推进检查检验结果互认工作的通知》,紧接着是地方行动。如浙江省要求在2021年底实现省、市、县三级医疗机构间互联互通互认;贵州省要求80%以上的二级医疗机构之间、所有三级医疗机构之间、所有城市医疗集团、县域医共体等检验检查结果互认;甘肃省要求二级及以上医疗机构全部实现检查检验结果互认。
招标项目也纷至沓来,大到区域项目招标,如浙江省余姚市检查检验结果互认共享服务项目招标,预算金额245万元;上海市青浦区检验检查互联互认信息系统项目招标,预算152万元。小到医院数据接口改造,如福建医科大学附属口腔医院招标,就是为按时实现省属医院之间检验结果互联互通互认,系统接口改造服务项目预算4万元。
和医院一套价值几千万元的管理系统相比,这些只能算是小项目。“大多医院的信息化架构都已成熟,有些改个接口就能互通,前些年地方信息共享平台也建了不少,但是没有人用。”杨瑞荣分析。
不过,对此次新政落地的影响,有专家持观望态度。因为早在2006年原卫生部就曾发布《关于医疗机构间医学检验、医学影像检查互认有关问题的通知》。随后的16年中,从国家到地方的推进文件陆续出台,但收效有限。
2020年,京津冀鲁地区临床检验结果互认就已包括542家医疗机构,其中临床检验项目全部结果互认的医疗机构共154家,其中北京55家;开展临床检验项目部分结果互认的医疗机构共388家,其中北京207家。
一位北京市卫健系统人士坦言,“对大部分医院,尤其是大三甲,外院的检查结果基本只是参考,很少作为真正的诊断依据。”
不过,在大医院较少的北京市平谷区、昌平区形成了以区医院为中心的结果互认,社区卫生服务中心只需要负责采样,优先按照区域内的医联体系统,将样本送到区医院或区中医院检测,检测结果在区域内直接互认。
此举既省了患者的花费和精力,也为医院压缩了成本。国家卫健委数据显示,截至2020年底,全国40.6%的公立医院与独立检查检验机构实现结果互认,较2015年末增长21.6%。同时,超过半数的医疗机构实现了医联体内的检查检验结果互认。
有医院不感兴趣互认,是因为“以前都是通过行政手段推动互相打通,可打通的数据究竟要做什么,大家都不清楚。”上述接近国家卫健委人士分析。
而核酸检测结果互认,提出了一个患者看病的明确诉求,这样对医院的推动力将更大。“先把这一点突破了,再慢慢向上垒砖。”上述接近国家卫健委人士说。
巨头也没挖动的金矿
“虽然检查检验结果互认是当下的重点,但不会为此专门做一个系统,而是需要从整体上捋顺医院信息化建设的标准问题,检查检验结果作为其中一环来推进。”一位地方卫健委人士介绍。
医院内部的信息系统数量太多,成为医疗数据整合上的“拦路虎”。以北京医院为例,院内有近200个不同子系统,而且系统之间互联互通,相互叠加和套嵌。要将全国3万多家医院的数据整合起来,难度可想而知。
率先入场掘金的是“国家队”。2017年上半年,由原国家卫计委牵头,三大电信运营商、几大国有银行等加盟,成立中国健康医疗大数据产业发展集团公司、中国健康医疗大数据科技发展集团公司、中国健康医疗大数据股份有限公司三大集团,并由中电数据、联仁健康作为主体平台,公开信息显示其已逐步完成医疗数据的清洗及结构化梳理。
同时在地方层面,山东、江苏、贵州、福建、山东和安徽的五大医疗健康大数据区域中心同步建立。目前,已有7000多家二级以上公立医院接入省统筹区域平台,2200多家三级医院初步实现院内信息互通共享。
“数据确实拿到了,‘国家队’依靠行政渠道,获取了大量医疗数据,但在开发商业价值这方面,没看到什么进展。”杨瑞荣说。
造成这一局面,是因为每家医院的数据体系都不同,收集上来的数据,完全没有经过分类,难以整合,更难利用。比如患者性别,在有些医院系统中用0和1表示,有些医院用M和F表示,需要转换。
“难度更大的,像北京安贞医院心血管专科很强,因此在它的系统下,仅心血管疾病分的非常细致,但到了社区医院就只分内科和外科,两家机构的数据不在一个体系内。”上述北京卫健系统人士说,因而数据的集合产生不了1+1>2的效果。
为了给所有医院搭建同一套数据“话语”,国家卫健委统计信息中心正在梳理4000多个标准的元数据,目前进度约四分之一。
这注定是一项耗费时间的工作,头豹研究院报告指出,美国在2000年初建设全院级系统整合的电子病历,到 2010年才将重点转向医疗信息的互联互通以及控费。
2017年是国内医疗信息化产业投融资的高光时刻。根据头豹研究院数据,当年行业投融资事件达127件,为近十年之最。
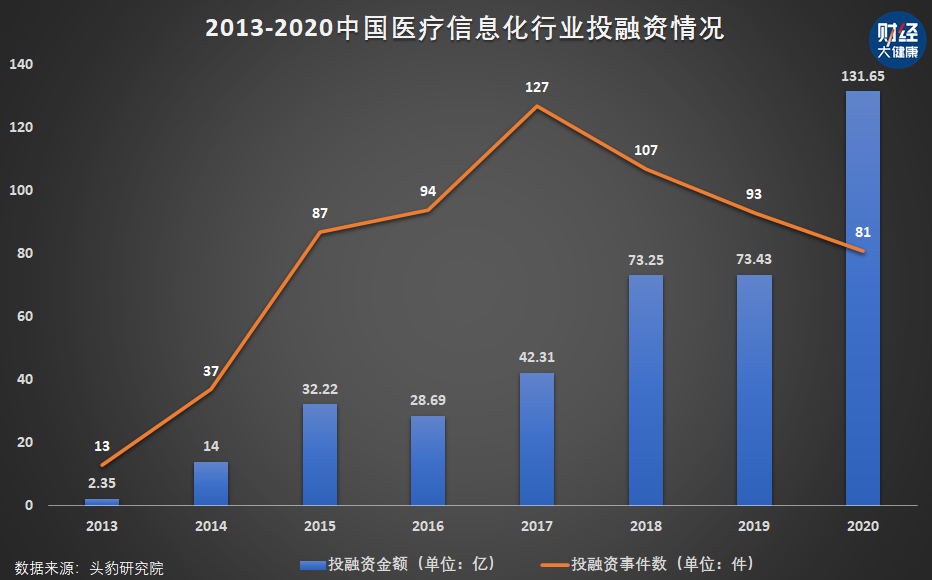
“当时是互联网+的势头正猛,几大巨头多采用5%的投资额对医疗信息化厂商参股入局。”天风证券分析师陈涵泊介绍。2018年,在前后一周的时间之内,先是腾讯与东华软件就医疗云签署合作协议,随后蚂蚁金服入股卫宁健康进军医疗信息化领域;2019年,百度投资东软控股,百度CTO王海峰同时出任了东软控股董事。
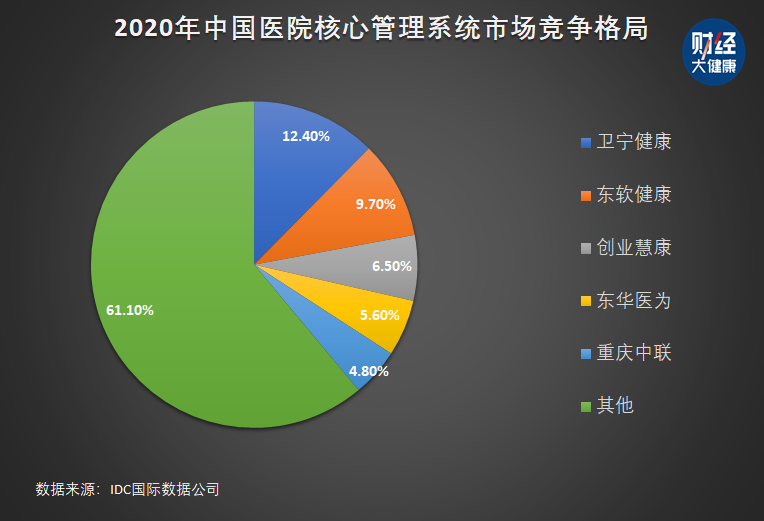
从国际数据公司IDC发布的2020年中国医院核心管理系统厂商市场份额看,卫宁健康以12.4%位居首位,紧随其后是东软集团、创业慧康和东华医为(东华软件子公司)。
医疗信息化的头部企业有两大商业路线。第一类为东华软件、东软集团等集成商,以个性化服务为主,根据医院需求量身打造系统,较为依赖人力铺设市场,市场集中于头部大医院;第二类为卫宁健康、创业慧康等产品化厂商,以销售标准化信息系统为主,在三级乙等和一二级医院等下沉市场的优势更明显。
但几年下来,以互联网思维改变医疗信息化行业商业模式的方式还处于探索阶段,商业模式尚未成型。“随市场流动性变化热度有所下降,医疗信息化的行业主导权还是在传统的龙头企业手中。”陈涵泊分析。
另一个问题是这个市场过于分散。多位业内人士提到,在美国两家信息化企业占据50%以上的市场份额,而中国前五家企业市场份额还不到40%。
市场之所以分散,在于早期医院信息化建设的决策权太过于分散。“以科室主任为决策层对信息系统分科室采购为行业前期常态。”一位医药产业分析师说。
现在医院的信息化采购决策层上移,多数采购由医院管理层配合各科室和信息科统一决策,且在医院进行整体系统升级过程中,对供应商产品综合能力要求提升,部分长尾厂商因能力无法满足而被市场淘汰,市场行业集中度不断提升。
从十年前600余家医疗信息化企业,到如今淘汰掉近一半,剩余300多家,“行业整合较为缓慢,现存厂商仍然较多。”陈涵泊指出。
双管齐下能触动医院吗?
实现全国检查检验结果互认,目前最容易打通的就是标准化医院电子病历系统。
一位业内人士分析,统一电子病历数据标准,将打通医院各个信息系统,提升院内系统的延展性,将进一步促进医疗信息化行业的景气度回升,对于监管机构而言,可以为后续医保支付改革做前期准备。
2018年8月国家卫健委发布《关于进一步推进以电子病历为核心的医疗机构信息化建设工作的通知》,要求到2019年三级医院实现院内不同部门间数据交换(3级电子病历标准),2020年实现院内各诊疗环节信息互联互通(4级电子病历标准),为信息化产业按下加速键。
根据2022年1月发布的全国三级公立医院考核结果,2019年度三级医院绩医院电子病历应用水平,平均首次超过3级,其中78.13%的省份平均级别达到3级及以上。
“据我了解,目前三级医院(4级电子病历)达标率不到50%,二级医院(3级电子病历)达标率大概不到30%。”上述地方卫健委人士介绍。
作为医院信息化基础的核心,电子病历系统成为近几年医疗信息化产业的主要细分赛道之一。相比于技术问题,更重要的是解决医疗机构的内在动力。
“在所有检查检验结果中,影像检查是标准化最为明晰的检查,但是医院还是会以操作手法、角度等问题拒绝互认。”杨瑞荣说。
医生对互认通常有三层顾虑,一是对外院的检验质控不信任,二是担心产生医患纠纷难以明确法律责任,三是医院增收的任务。
从质控角度,根据《管理办法》,参与互认的医疗机构必须经过质量评价,确定参与全国互认或者地方互认。同时列出了六种情况,可以重新检查。比如,因病情变化,检查检验结果与患者临床表现、疾病诊断不符,难以满足临床诊疗需求等。
医生要考虑的“增收任务”也确实存在。上述地方卫健委人士介绍,自医院销售药品、耗材不再加价之后,检查检验基本成为医院的第二大收入来源,仅次于医事服务费。
不过,国家医保局正在推进的医保支付方式改革或许能起到助推作用。
一位医疗器械企业人士介绍,“浙江医保在全省推开DRG支付方式之后,检查检验的互认有增加。”原因在于,DRG支付模式下,看同一个病,医院能够将成本控制得越低,收益就越多。因此对于会增加成本的检查检验,都能省则省,甚至干脆外包给独立第三方检验机构,数据共享也就自然打通了。”
“在美国的检查检验结果互认也是由保险控费方主导,如果在非必要的情况下,医生短期内重复开检查,保险公司不会给医院支付费用。”一位临床检验专家介绍。
对一直以来雷声大雨点小的检查检验结果互认,此次借着疫情,国家卫健委和国家医保局双管齐下或将有所突破。